В этом материале вы узнаете, что такое пиодермия и почему возникает данное заболевание. Вы почерпнете информацию о формах болезни и их симптомах. После прочтения вы будете иметь представление о способах лечения пиодермии традиционными, хирургическими и народными методами. Вы поймете, какие меры профилактики помогут предотвратить развитие заболевания.
Причины
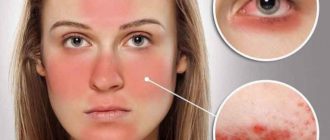
Пиодермия – группа кожных болезней, сопровождающихся воспалительным процессом и образованием гнойников. Возбудителями заболевания являются стафилококки и стрептококки. В 40-80% случаев причиной патологии становится именно стафилококк, атакующий большую часть поверхности кожи.
Стафилококки и стрептококки – часть условно-патогенной микрофлоры человеческого организма. При сильном иммунитете рост бактерий сдерживается, поэтому они не причиняют вреда. Под влиянием некоторых внешних и внутренних факторов иммунная система ослабевает, микроорганизмы начинают размножаться. Когда их количество превосходит максимально допустимое, развивается заболевание.

Пиодермию провоцируют внутренние факторы:
- Истощение, аутоиммунные болезни, травмы. Сопротивляемость организма падает в результате нехватки витаминов, патологий иммунной системы, онкологии. Снижению иммунитета способствует и травматизм: увеличивается выработка гормонов надпочечников, которые угнетают работу системы. Аналогичная ситуация наблюдается и в постоперационный период.
- Возраст. Было замечено, что дети 3-4 лет страдают пиодермией гораздо чаще, чем взрослые. Это связано с неразвитостью иммунной системы и тонкой кожей. Кроме того, выделения сальных желез еще не обладают достаточными дезинфицирующими свойствами, которые вырабатываются в старшем возрасте.
- Генетический фактор. Многие кожные болезни передаются по наследству. Если у человека есть генетическая предрасположенность, вероятность заболеть пиодермией повышается.
- Переутомление. Недосыпание, тяжелая физическая работа и другие факторы, ведущие к переутомлению, снижают иммунитет, ослабляя защитный барьер организма.
- Эндокринные болезни. Такие серьезные патологии, как сахарный диабет, влияют на состояние кожных покровов. Последние теряют эластичность, становятся сухими и уязвимыми к заражению инфекцией.
- Хронические инфекционные очаги. При неправильном лечении или его отсутствии в отношении таких болезней, как холецистит, формируется постоянный очаг инфекции, почти никак себя не проявляющий. Он подрывает иммунитет и провоцирует развитие пиодермии.
На формирование заболевания оказывают влияние и внешние факторы:
- Перепад температур. Перегрев или переохлаждение отрицательно влияют на состояние кожи, снижая местный иммунитет. Особенно восприимчивыми к этому фактору являются дети.
- Повышенная потливость. Если пот выделяется в большом количестве, при этом его кислотность смещается в сторону ощелачивания, некоторые виды кожных бактерий лишаются своих бактерицидных свойств и не могут противостоять условно-патогенной микрофлоре.
Повышенная потливость появляется не просто так. Это заболевание, которое требует внимания и лечения.
- Применение химических средств. Частое использование бытовой химии, косметики, в частности обезжиривающих средств для кожи создает на ней участки эрозии. Они и становятся «воротами» для попадания бактерий внутрь.
- Микротрещины. Ссадины, порезы, ушибы при отсутствии достаточной дезинфекции являются местом размножения патогенных микроорганизмов.
- Плохая экология. Загрязнение окружающей среды снижает иммунитет и способствует увеличению числа микробов на коже.
Важно! Некоторые формы пиодермии очень заразны. Отдельные штаммы условно-патогенных микроорганизмов агрессивны и устойчивы к перепадам температур и дезинфицирующим средствам. При заражении их число в организме быстро растет, провоцируя заболевание. Надежной защитой от бактерий является только сильный иммунитет.
О причинах развития стрептодермии как одной из разновидностей пиодермии и ее признаках расскажут гости программы «Жить здорово!». На примере макета кожи вы увидите, как происходит инфицирование и дальнейшее формирование пораженного участка.
Формы пиодермии и их симптомы
Симптомы заболевания зависят от того, поверхностное оно или глубокое, протекает в острой или хронической форме. Признаки болезни также отличаются по типу возбудителя.
Стафилодермия
Стафилококки затрагивают фолликулы волос и кожные железы, проникая вглубь кожи и способствуя развитию воспаления. Существуют формы стафилодермии:
- Остиофолликулит. Это начальная стадия большинства форм пиодермии, когда поражаются фолликулы волос, что способствует появлению небольших гнойных образований. Постепенно гнойнички рассасываются, на их месте возникает корочка, шрамов не остается. Наиболее частая зона поражения – кожа вокруг рта у мужчин, лицо, иногда грудь, конечности, подмышки. Длительность заболевания – до 5 суток, после чего оно либо стихает, либо переходит в более тяжелые формы.

- Фолликулит. Болезнь поражает фолликулы, на месте которых появляются болезненные папулы красноватого оттенка. Через 2-3 суток в зоне красноты развивается гнойник с серой точкой в центре. Если воспаление не затихает самостоятельно, из гнойничка развивается небольшая язва, на ее месте впоследствии остается шрам в форме точки. Фолликул повреждается, волос на этом месте больше не растет.

- Везикулопустулез. Проявляется у детей до 3 лет, при этом поражаются потовые железы. Локализация воспаления – волосы на голове, область подмышек и паха. Начало болезни похоже на потницу, затем на месте покраснений возникают гнойнички, которые сливаются и формируют крупные образования. Через 10 суток симптомы исчезают.
- Сикоз. Хронический воспалительный процесс, локализующийся в волосяных фолликулах в любой части тела. Гнойники охватывают почти все фолликулы. Образования напоминают небольшие эрозии, которые затем покрываются корочками. При сикозе волосы становятся хрупкими, обламываются и выпадают. Патология характерна для мужчин.

- Фурункулез. При этом заболевании отдельные участки тела покрываются фурункулами. Это болезненное, слегка возвышающееся образование, с гнойным стержнем внутри. Фурункулы располагаются на покрасневшем участке кожных покровов. Острый фурункулез характеризуется высокой температурой и лихорадкой. При хронической болезни рецидивы возникают несколько раз в год.

- Псевдофурункулез. Заболевание, развивающийся в потовых железах. Болезнь развивается чаще у детей до года и локализуется на конечностях, спине, затылке. Над кожей появляются багровые возвышающиеся образования. Впоследствии гной вытекает наружу, формируя небольшой рубец. Осложнениями псевдофурункулеза могут стать остеомиелит, конъюнктивит, отит, менингит.
- Карбункул. Гнойно-воспалительный процесс в потовых железах и фолликулах, локализующийся в верхней части туловища, на пояснице. На начальной стадии образуется до 4 уплотнений, которые затем сливаются. Кожа вокруг новообразований становится напряженной, синеет. Через 10 дней на этом месте образуются гнойники. Разрываясь, они обнажают язвы. Через 2 недели формируется глубокий шрам. Карбункул характеризуется повышенной температурой, доходящей до 40 градусов, рвотой, иногда бредом и галлюцинациями. Если карбункул располагается на носогубной складке, заболевание может привести к остеомиелиту, сепсису.

- Гидраденит. Воспаление в потовых железах, располагающееся под мышками или в паху. В болезненных участках возникают небольшие опухоли диаметром до 2 см. В центре образования формируется отверстие, из него выделяется гной. Кожа в месте воспаления становится багрово-красной. При болезни повышается температура. Рецидив возможен, если иммунитет ослаблен.

Стрептодермия
Эта группа заболеваний вызывается стрептококком, поражающим верхний слой тканей (потовые и сальные железы остаются нетронутыми возбудителем). Отличительный признак патологии – пузырчатый гнойник. Стрептодермия имеет несколько форм:
- Импетиго Фокса. Заразное заболевание, характеризующееся прозрачными пузырьками с жидким содержимым. Размер образований не превышает 1 см. Когда пузырьки подсыхают, на их месте образуются корочки. Кожа краснеет, шелушится. Нередко воспаляются лимфатические узлы. Возбудитель затрагивает кожные покровы, слизистую ротовой полости, глаз, носа.

- Заеды. Поражают углы рта, при этом возникает эрозия в форме щели. Воспаленный участок отекает, плохо заживает из-за регулярного движения губ и смачивания слюной. Заболевание склонно к рецидивам и хроническому течению.

- Простой лишай. Поражает детей в межсезонье, когда иммунная система ослаблена. Отличительный симптом – розовые шелушащиеся пятна. После лечения остается депигментированное пятно.

- Паронихия. Эта форма стрептодермии поражает ногтевой валик. Кожа вокруг ногтя отекает, становится болезненной, образуется пузырь с прозрачным содержимым. Через 2-3 дня на основе пузыря развивается гнойник, кожные покровы вокруг него синеют. Кожа по периферии отслаивается, из припухлости регулярно сочится гной. Воспаление переходит и на ногтевую пластину, которая тускнеет и темнеет.

- Рожа. Заболевание поражает подкожную клетчатку и лимфососуды. Кожа краснеет, уплотняется, напоминая апельсиновую корку, отекает и становится горячей. При отсутствии лечения рожа проникает в более глубокие слои тканей.

- Целлюлит. Болезнь поражает подкожную клетчатку, проникая вглубь тканей. Кожа краснеет, болит, горячая на ощупь, иногда пузырится. Целлюлит характеризуется острым течением с температурой, ознобом. Осложнением заболевания может быть воспаление почек, лимфатических сосудов, остеомиелит.

- Эктима. Воспаленный участок краснеет, возникает пузырек с гнойным содержимым. Впоследствии в этой зоне формируется корочка, которая через 2 недели превращается в язву. Рана заживает, на ее месте образуется рубец. Образования локализуются в нижней части туловища.

Стрептостафилодермия
Эта форма пиодермии развивается вследствие заражения кожи несколькими видами микроорганизмов. В ходе болезни поражаются глубинные слои тканей, возможно появление язв.
Выделяют 3 формы стрептостафилодермии:
- Стрепто-стафилококковое импетиго. На начальной стадии заболевания кожа краснеет. Затем образуется пузырь с жидким наполнением. В течение 2-3 часов он заполняется гноем. Если вскрыть гнойник, образуется эрозия, которая постепенно покрывается корочками. Через неделю они отходят, на месте корочек формируется пятно с шелушениями. Со временем оно пропадает.
- Язвенно-вегетирующая пиодермия. Поражает человека в любом возрасте и может продолжаться годами, приобретая хронический характер. Сначала на коже возникают гнойники, затем на их месте формируются темно-красные бляшки. На поверхности бляшки образуются язвочки. Одна сторона их зарубцовывается, другая продолжает увеличиваться. Локализация образований не ограничена отдельными участками тела.
- Рубцующийся фолликулит. Воспаляется луковица волоса, что приводит к распадению сосочков волос и облысению. Поражается волосистая часть головы, преимущественно у мужчин. На месте фолликула остается рубец.

Диагностика
Для определения тяжести заболевания и его вида врачу бывает недостаточно визуального осмотра. Чтобы точно определить возбудителя, назначаются:
- общий анализ мочи;
- общий и биохимический анализ крови;
- выявление антител к гепатиту В и ВИЧ-инфекции;
- посев микрофлоры на чувствительность к антибиотикам;
- в сложных случаях – гистологические исследования кожи;
- иммунологический анализ крови.
По показаниям проводятся МРТ и рентген грудной клетки. Кроме консультации дерматолога, больному может понадобиться осмотр у терапевта, иммунолога.

Лечение
В зависимости от тяжести заболевания назначается традиционное или хирургическое лечение.
Лекарства для внешнего применения
С помощью мазей, гелей, растворов можно произвести дезинфекцию инфицированной кожи. При пиодермии применяются:
- «Салициловая мазь». Смажьте кожу тонким слоем мази. Нанесите средство на бинтовую повязку и приложите ее к пораженному участку. Меняйте повязку 1 раз в 3 суток. Курс лечения – 1 неделя.
- Зеленка. Смазывайте кожные покровы 2-3 раза в сутки с целью дезинфекции.
- Перманганат калия (марганцовка). Подходит для обработки ран и язв. Неглубокие поражения смазывайте 0,5-1% раствором 2-3 раза в сутки. Для обработки язв требуется 2-5%-ный раствор.
- «Фукорцин». Смазывайте участки воспаления 3 раза в день. Когда лекарство высохнет, можно наносить лечебные кремы и гели.
- «Хлоргексидин». Используйте гель для кожных покровов 2 раза в день. Продолжительность курса зависит от тяжести болезни.
- «Бетадин». Раствор наносите на повязку или кожу 1-2 раза в сутки. Для лечения подойдет 7,5 или 10%-ный раствор.
- «Триамцинолона ацетонид». Глюкокортикоидное лекарство, эффективно устраняет воспаление. На начальной стадии лечения используйте 0,1%-ный крем, затем переходите на концентрацию 0,025%, постепенно отменяя препарат. Регулярность использования – 2-3 раза в сутки.

Курс лечения мазями может достигать 2 недель. Для снятия воспаления и поддержания местного иммунитета применяйте комбинированные лекарства:
- «Фуцикорт». Крем предназначен для подавления роста бактерий и снятия покраснений и отеков. Применяйте 2 раза в день. Терапевтический курс — 2 недель.
- «Гиоксизон». Мазь хорошо снимает симптомы аллергии и эффективно действует против стрептококков. Смазывайте кожные покровы 2 раза в сутки. Курс лечения определяется в зависимости от тяжести болезни.
- «Лоринден С». Снимает воспаление и проявления аллергии, подавляет жизнедеятельность патогенной микрофлоры. Наносите крем 3 раза в сутки под повязку, меняя ее ежедневно.

Антибактериальные медикаменты
Если лечение мазями не дает эффекта, дерматолог назначает антибиотики. Эти препараты необходимы при таких сложных формах пиодермии, как фурункулез, карбункул и других.
Выбор медикамента производится на основе антибиотикограммы, т.е. определения чувствительности бактерий к тем или иным компонентам. При тяжелых формах болезни антибиотики вводятся в виде инъекций. Средний курс лечения – до 7 суток, при хронических заболеваниях продлевайте срок до 10 суток.
При лечении пиодермии используются антибиотики:
- Пенициллины. Из этой группы применяются «Амоксициллин» и «Ампиокс».
- Цефалоспорины. К этой группе препаратов относятся «Цефалексин», «Цефазолин», «Цефотаксим».
- Тетрациклины. Для лечения пиодермии используются «Тетрациклин», «Доксициклин».
- Аминогликозиды. В качестве курса терапии подойдут «Гентамицин», «Тобрамицин», «Амикацин».
- Макролиды. Из этих антибиотиков назначают «Эритромицин», «Кларитромицин».
Иммунотерапия
Под иммунотерапией подразумевается использование препаратов, стимулирующих функционирование иммунной системы человека. Курс лечения иммуностимуляторами необходим, если рецидивы пиодермии случаются не реже 1 раза в месяц. Перед назначением лекарств делается иммунограмма. Из препаратов этой группы используются:
- «Анатоксин стафилококковый очищенный адсорбированный». Медикамент предназначен для стимуляции выработки в организме иммуноглобулинов (клеток иммунной системы), устраняющих стафилококки и продукты их жизнедеятельности.
- Стрептококковая или стафилококковая вакцины. Стимулируют иммунитет и способствуют повышенной выработке иммуноглобулинов, приводящих к ликвидации соответствующей инфекции.

- «Иммуноглобулин человека антистафилококковый» Препарат предназначен для поддержания иммунитета человека в борьбе со стафилококковой инфекцией.

- Стрептококковый или стафилококковый бактериофаги. Медикаменты представляют собой вирусы, безвредные для человека, но имеющие возможность разрушать клетки патогенных бактерий.

- «Лейкинферон». Препарат с интерфероном, усиливающим иммунный ответ организма на вторжение инфекции.
Хирургическое лечение
К этому виду лечения прибегают крайне редко и только в следующих случаях:
- имеет место злокачественный процесс с образованием большого некротического участка кожи;
- требуется прокалывание гнойника и дренаж кожных покровов;
- при фурункулезе, карбункуле.
Для проведения хирургических манипуляций применяется местная анестезия или заморозка хлорэтилом. Обязательно назначаются антибиотики для профилактики повторного заражения.
О методах лечения стрептодермии расскажет практикующий дерматовенеролог Макарчук В.В. Из видео вы узнаете, какие препараты наиболее эффективны для устранения заболевания, какова последовательность их применения.
Народные рецепты
Наряду с методами традиционной медицины используйте народные средства.
Настой из одуванчика
Ингредиенты:
- Сухие листья и цветки одуванчика – 2 ч. л.
- Вода – 1 ст.
Как приготовить: Залейте сушеные части одуванчика водой и поставьте на огонь. Вскипятите и варите смесь 10 минут. Настаивайте в течение 8 часов, процедите.
Как принимать: Пейте отвар по 0,5 ст. до еды. Курс лечения – 2-4 недели.
Результат: Кожа очищается, образования уменьшаются и постепенно проходят.

Мазь с чистотелом
Ингредиенты:
- Сухие листья чистотела – 20 г.
- Растительное масло – 100 мл.
strong>Как приготовить: Листья чистотела измельчите в ступке или кофемолке. Смешайте их с растительным маслом.
strong>Как применять: Смазывайте пораженные участки полученной смесью 3 раза в день. Курс лечения – 3 недели.
Результат: Гнойнички и язвочки подсыхают, воспаление уменьшается.

Картофельный компресс
Ингредиенты:
1 картофелина.
Как приготовить: Очистите картофель от кожуры и натрите на мелкой терке, чтобы мякоть пустила сок.
Как применять: Выложите картофельную массу на марлевую повязку и приложите к ранам. Держите в течение 2 часов. Повторяйте 3 раза в сутки. Курс лечения составляет 2-3 недели.
Результат: Воспаление стихает, гнойники уменьшаются в размере, раны заживают.

Важно! Сочетайте народные рецепты с методами традиционной терапии. Лечение исключительно методами народной медицины не позволяет полностью избавиться от пиодермии.
Вопрос-ответ
Какие профилактические мероприятия избежать развития пиодермии?
Большую роль в профилактике заболевания играет санация очагов воспаления и личная гигиена. Если в организме присутствует очаг инфекции, он может стать потенциальной причиной развития пиодермии. Чаще всего толчком к формированию кожных воспалительных реакций становятся хронический тонзиллит или холецистит, сопровождающиеся повышением температуры. Чтобы устранить очаг инфекции, требуются комплексные лечебные мероприятия, назначаемые врачом.
Личная гигиена также помогает эффективно бороться с инфекцией и подразумевает соблюдение чистоты в домашних условиях и на рабочем месте, своевременную стирку одежды и постельного белья. Мытье рук лучше производить антибактериальным мылом не менее 2-3 раз в сутки.
Не менее важными являются мероприятия по укреплению иммунитета: прием витаминных комплексов, прогулки на свежем воздухе, посильные физические упражнения.
Как отличить пиодермию от аллергического дерматита?
Аллергическая реакция появляется только после контакта с аллергеном. Кожа зудит, пятна и прозрачные пузырьки сливаются друг с другом. Высыпания мелкие, до 2-3 мм в диаметре. Если пиодермия присоединяется к аллергическому дерматиту, пустулы наполняются гнойной жидкостью и покрываются желтоватой корочкой. При сдаче анализов в лаборатории выделяется повышение уровня иммуноглобулинов Е и эозинофилов, характерных для аллергии.
Из этой статьи вы узнаете, какие мази и крема эффективны для лечения дерматита.
Каков инкубационный период пиодермии?
Инкубационный период для этого заболевания сложно определить. Условно-патогенная микрофлора в небольшом количестве всегда присутствует на теле человека. Заражение происходит вследстврматитаие попадания инфекции в рану при сниженном иммунитете. Если считать с этого момента, первые симптомы появляются через 3-8 суток.
Что запомнить
- В основе большинства форм пиодермии лежит размножение условно-патогенной микрофлоры при сниженном иммунитете.
- Лечение подбирается в зависимости от формы болезни. Общего терапевтического рецепта не существует.
- Использование только народных рецептов может привести к переходу пиодермии в хроническое состояние.
- Хирургическое лечение проводится в крайних случаях, когда присутствуют некротические очаги или крупные гнойники.